Опыт применения телемедицинских технологий на фельдшерско-акушерских пунктах сельского района с низкой плотностью населения
Леванов В.М., Переслегина И.А., Безрукова В.К., Жидков И.М.
- ФГБОУ ВО «Приволжский исследовательский медицинский университет» Минздрава России, г. Нижний Новгород, Россия
- ГБУЗ НО «Шарангская центральная районная больница», Нижегородская область, Россия
АКТУАЛЬНОСТЬ
Развитие цифровых и телемедицинских технологий (ТМТ) является одной из приоритетных задач развития российского здравоохранения [1,2]. Современный этап их развития сопровождается постоянным совершенствованием нормативной базы. Федеральным законом от 29.07.2017 г. №242 «О внесении изменений в отдельные законодательные акты РФ по вопросам применения информационных технологий в сфере охраны здоровья», Постановлением Правительства РФ №555 «О Единой государственной информационной системе в сфере здравоохранения» и Приказом Минздрава России от 30.11.2017 г. №965н утверждены порядок организации и оказания медицинской помощи с применением телемедицинских технологий [3,4].
Одним из перспективных направлений применения ТМТ является оказание медицинской помощи сельскому населению, что особенно актуально для отдалённых районов. «Сельская» телемедицина представляет собой дистанционное общение между фельдшером ФАП и врачами ЦРБ, а при необходимости – с сотрудниками медицинских организациями более высоких уровней, что позволяют решать широкий круг задач по лечению пациентов на месте, без необходимости их транспортировки за пределы населённого пункта. Применение ТМТ в данных условиях повышает эффективность оказываемой медицинской помощи, значительно снижает экономические издержки и имеет высокую социальную значимость. Контакт между врачом, фельдшером и пациентом при помощи аппаратно-программных средств позволяет консультирующим медицинским работникам получать информацию, необходимую для оценки состояния здоровья пациента, уточнения диагноза, определения прогноза и тактики обследования и лечения, а также давать рекомендации по профилактике и лечению заболеваний, проводить контроль лечебных мероприятий, принимать решение о целесообразности перевода в специализированное отделение ЦРБ или медицинской эвакуации в медицинские организации более высокого уровня.
В соответствии с п.16 приказа Минздрава России 30 ноября 2017 г. № 965н «Об утверждении порядка организации и оказания медицинской помощи с применением телемедицинских технологий» (далее – Приказ), проведение консультации при оказании медицинской помощи с применением ТМТ предусматривает ситуацию, при которой медицинский работник (лечащий врач, либо фельдшер или акушер, на которого возложены функции лечащего врача в установленном порядке) и пациент взаимодействуют с консультантом [5]. Приказом предусмотрена возможность участия фельдшеров ФАП в телемедицинских консультациях, а также установлен статус «медицинского работника, осуществляющего диагностическое исследование», который вместе с лечащим врачом или самостоятельно устанавливает необходимость проведения консультаций с применением ТМТ в целях вынесения заключения по результатам диагностических исследований, и которому направляется медицинское заключение.
В соответствии с пп. 47-48 Приказа, врачом ЦРБ после установления на очном приеме диагноза и назначения лечения, дистанционно могут осуществляться его коррекция, назначение дополнительных обследований, а также формирование в форме электронного документа рецептов на лекарственные препараты и справок (медицинских заключений), с последующим внесением соответствующих записей в медицинскую документацию пациента.
В настоящее время известны многочисленные проекты в сегменте «сельской телемедицины», успешно выполняемые в различных странах мира [6,7,8,9]. В ряде работ описывается активное вовлечение среднего медицинского персонала в систему практического использования ТМТ [10]. Исследуется возможность применения телемедицинских консультаций при организации лечения на дому пациентов с хронической патологией [11,12].
Применение цифровых медицинских устройств, мобильных комплексов, телемедицинского оборудования позволяет внедрить передовые технологии в первичное звено здравоохранения, то есть помочь персоналу врачебных амбулаторий, участковых больниц и ФАП в проведении первого этапа диспансеризации [13].
Однако ряд авторов отмечают явление «цифрового неравенства» в здравоохранении, которое проявляется в том, что ТМТ преимущественно работают в крупных медицинских организациях, в то время как на уровне ФАП, особенно расположенных в небольших сельских поселениях, информатизация находится на минимальном уровне [14].
Согласно Постановлению Правительства Российской Федерации от 5 мая 2018 г. №555 «О единой государственной информационной системе в сфере здравоохранения», к 2025 г. 95% всех ФАП в населенных пунктах с числом жителей более 300 человек будут подключены к широкополосному интернету и оснащены телемедицинским оборудованием.
Одним из современных решений проблемы медицинского обеспечения жителей отдалённых районов является интеграция в систему первичной медико-санитарной помощи различных мобильных медицинских комплексов. Их работа оценивается положительно, однако отмечаются трудности и нерешенные вопросы: недостаточная проходимость в условиях сельских дорог, сложности использования мобильного ФАП в холодное время года, а также большие накладные расходы по его содержанию [15].
ЦЕЛЬ РАБОТЫ
Целью работы было изучение возможностей внедрения и практического применения современных мобильных и дистанционных форм оказания медицинской помощи с применением ТМТ в условиях сельского района с низкой плотностью населения с организацией оказания телемедицинских услуг между ФАП и ЦРБ, а также между медицинскими организациями второго и третьего уровней.
МАТЕРИАЛЫ И МЕТОДЫ
Для пилотного телемедицинского проекта с участием медицинского персонала ФАП был выбран Шарангский район Нижегородской области. Ведущие виды экономической деятельности района – лесопереработка, сельское хозяйство. Район расположен на севере области, удаленность от областного центра – 278 км. При площади района в 1,6 тыс. кв. км плотность населения составляет 7,3 чел. на 1 кв. км. В районе проживают 11608 чел. Детское население составляет 21,8%, население трудоспособного возраста – 55,2%, старше трудоспособного – 23,0%. В районном центре – рабочем поселке Шаранга – проживают 6709 человек (56,8%), сельское население составляет 4999 чел. (43,2%).
В районе имеется 7 сельсоветов, объединяющих 76 населенных пунктов, из которых, за исключением районного центра, только 9 имеют численность населения 200-600 чел., в то же время 57 – менее 50 чел., а в 18 из них проживают 10 и менее человек, что создает значительные сложности при организации их медицинского обеспечения. Есть также пункты, не имеющие постоянного населения.
Медико-демографическая ситуация в районе характеризуется снижением численности населения – с 12 604 чел. в 2008 г. до 11708 чел. в 2018 г. (на 7,1%). Показатель рождаемости в 2018 г. составил 11,0 на 1000 чел. населения при показателе Нижегородской области (НО) – 10,5, смертности – 14,9 (НО – 14,7), в т.ч. показатель смертности трудоспособного населения – 407,97 на 100 000 чел., что ниже НО (526,8). Первичная заболеваемость составляет 833,7 на 1000 населения (НО – 930,3), распространённость заболеваний – 1546,3 (НО – 1793,7), однако оба показателя имеют тенденцию к повышению.
Инфраструктура медицинской службы представлена ЦРБ со стационаром на 78 коек по семи профилям (терапия, хирургия, неврология, педиатрия, инфекционные болезни, гинекология, патология беременных) и поликлиникой на 250 посещений в смену, одной бригадой скорой помощи. В районе развёрнуты 17 ФАП, которые обеспечивают медицинской помощью 41,3% населения района. При этом среднее расстояние ФАП от ЦРБ составляет 19,2 км, а в зоны обслуживания 6 ФАП входят населенные пункты на расстоянии более 6 км (вне шаговой доступности).
Особенностью кадрового обеспечения здравоохранения района является низкая обеспеченность врачами – 18,8 на 10 тыс. населения (НО – 33,7), в т.ч. врачами клинических специальностей – 12,8 на 10 тыс. (НО – 21,3). Обеспеченность участковыми терапевтами аналогична показателю НО и составляет 3,3 на 10 тыс. взрослого населения, однако укомплектованность участковыми терапевтами – всего 60% (по области – 73,8%).
В то же время район значительно лучше обеспечен кадрами среднего медицинского персонала (СМП). Обеспеченность СМП на 10 тыс. населения – 89,7 (НО – 82,3), укомплектованность СМП – 93,7% (НО – 90,8%), укомплектованность СМП ФАП – 108,1%. Эти диспропорции между обеспеченностью кадрами врачей и среднего медицинского персонала были учтены при выборе района для пилотного телемедицинского проекта и уточнении его задач.
В конце 2016 г. в соответствии с постановлением Правительства Нижегородской области от 26.04.2013 №274 «Об утверждении Государственной программы «Развитие здравоохранения Нижегородской области на 2013-2020 годы» и распоряжением Правительства Нижегородской области от 15 августа 2016 года № 1272-р «Об утверждении Плана мероприятий («дорожная карта») по обеспечению доступности медицинской помощи в населенных пунктах, находящихся вне зоны медицинского обслуживания» в район были поставлены 59 единиц телемедицинского оборудования, которые были размещены в ЦРБ, на 17 ФАП, а также на автомобиле диспансеризации (рис. 1).
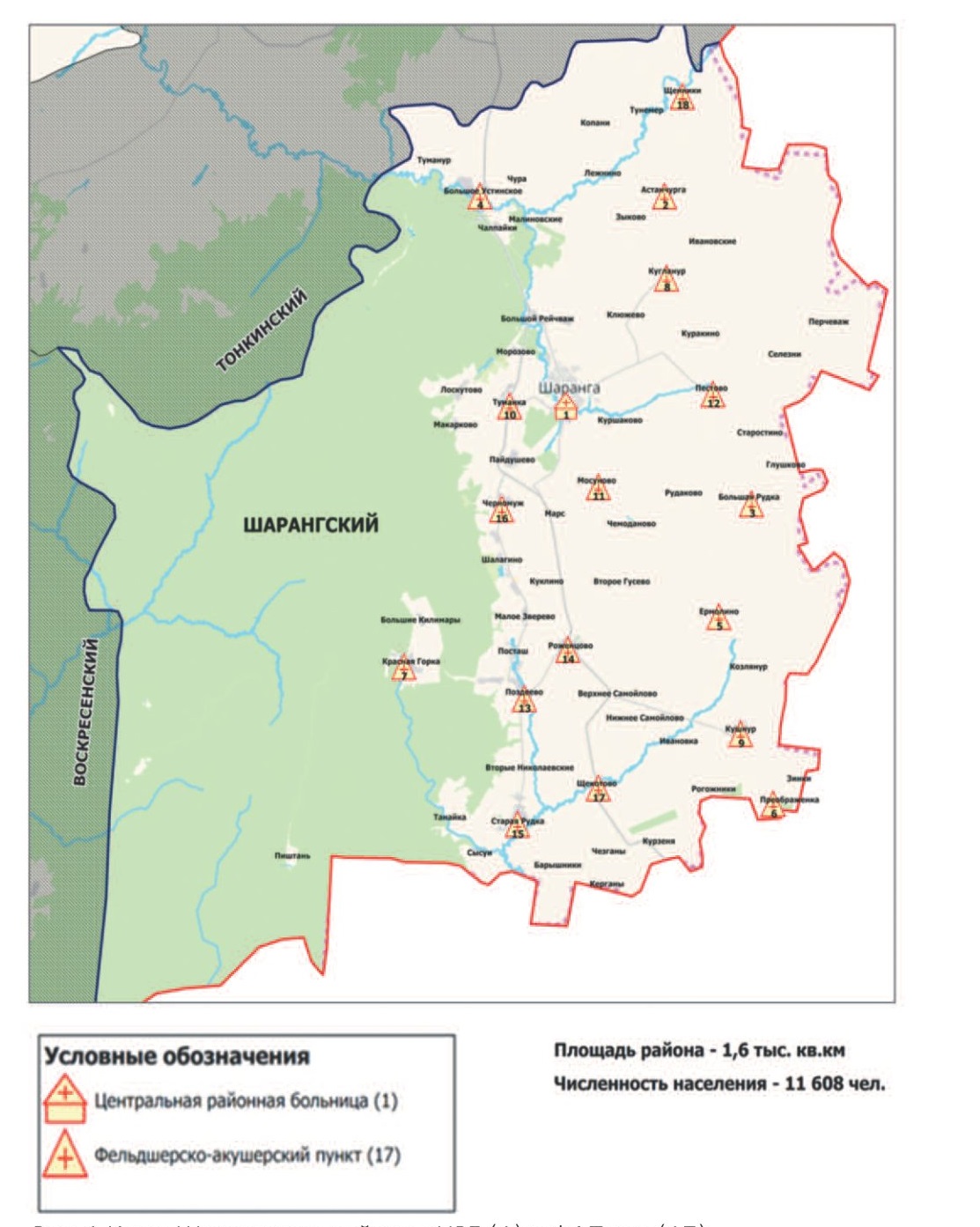
Рис. 1.Карта Шарангского района с ЦРБ (1) и ФАПами (17)
Fig. 1. Map of the Sharang region with CDH (1) and PMPs (17)
Телемедицинское оборудование, размещенное в ЦРБ, включало моноблок, принтер, компьютерные диагностические комплексы – комплекс мониторинга электрокардиограмм/артериального давления (ЭКГ/АД) «Кардиолаб», спирографический, электроэнцефалографический, реографический комплексы.
На всех 17 ФАП были установлены комплексы ЭКГ «Кардиолаб», портативные биохимические анализаторы крови, экспресс-анализаторы мочи, индикаторы внутриглазного давления, спирографические комплексы «Спироком» (в четырех крупных ФАП), а также компьютерное оборудование – ноутбуки, принтеры, радиомодемы.
Важной составляющей проекта стал специализированный автомобиль диспансеризации – мобильный телемедицинский комплекс, оснащенный аппаратурой для дистанционной передачи ЭКГ, портативным биохимическим анализатором крови, экспресс-анализатором мочи, спирографом, индикатором внутриглазного давления, планшетом.
Основной задачей проекта было создание пилотного двухуровневого сегмента телемедицинской сети (ФАП – ЦРБ – медицинские организации области 3 уровня).
РЕЗУЛЬТАТЫ
Наиболее востребованной телемедицинской технологией, реализованной с помощью ТМТ, стала дистанционная электрокардиография. За годы реализации проекта было проведено 2901 телеЭКГ (в среднем – 945,3±127,4 ЭКГ в год), что ежегодно составляет около 9,7% от среднегодового числа ЭКГ (9790±1430,5), выполненных в районе. Выполнено 253 спирометрических исследования. Ежегодно на ФАП проводятся около 530 исследований холестерина крови, 650 – глюкозы крови, свыше 160 анализов мочи, около 600 измерений внутриглазного давления. В общей сложности за 3 года на ФАП было выполнено 10108 исследований.
Проведено 826 телеконсультаций ФАП с ЦРБ, включающих передачу данных опроса и внешнего осмотра больного, перечисленных выше исследований. Ввиду невысокого качества связи на большинстве ФАП телеконсультации проводились в отложенном режиме с передачей данных о пациенте в ЦРБ. При проведении телеконсультаций между ФАП и ЦРБ в 87,1% они были полностью успешными (в плане выработке тактики ведения пациентов), в 11,2% – частично успешными и только в 1,7% случаев не дали результатов.
В основном это были плановые телеконсультации, количество экстренных телеконсультаций было невелико и составило 2,8% от общего числа. Наиболее часто фельдшеры ФАП после отправки ЭКГ в ЦРБ консультировались с врачом, получали рекомендации по лечению и дальнейшему наблюдению.
Кроме того, с приобретением оборудования у фельдшеров появилась возможность определения гемоглобина, холестерина и сахара, измерения внутриглазного давления, определения функций внешнего дыхания с проведением, при необходимости, консультаций по интерпретации этих анализов и коррекции лечения.
При необходимости консультирующий врач имел возможность задать дополнительные вопросы медицинскому работнику, в т.ч. по телефону, поручить провести дополнительные диагностические действия или лечебные процедуры, продиктовать рекомендации.
При достижении некоторого опыта, согласно проведенному хронометражу, время на подготовку телеконсультации фельдшером ФАП составило 21,4±5,3 мин., время на заключение врача ЦРБ – 10,8±3,2 мин.
Трансляции ЭКГ из автомобиля скорой медицинской помощи проводятся при подозрении на наличие острого коронарного синдрома с определением дальнейшей тактики лечения. Таких ЭКГ было передано в 2017 году – 47, в 2018 году – 41, в 2019 году – 53.
Наибольшее число телеконсультаций с областными медицинскими организациями было проведено из ЦРБ по поводу болезней системы кровообращения, органов дыхания, злокачественных новообразований и болезней нервной системы.
По показаниям из ЦРБ проводится передача данных рентгенологических снимков, электроэнцефалограмм и реограмм в областные медицинские организации для определения тактики дообследования и лечения. Консультантами выступали врачи областной клинической больницы и областного онкологического диспансера.
Другим направлением использования информационно-телекоммуникационных технологий является дистанционное образование.
Начиная с 2018 г., в ЦРБ еженедельно или чаще проводятся видеоселекторные совещания с министерством здравоохранения Нижегородской области по оперативным вопросам. Осуществляются видеоконференции с участием главного врача и его заместителя по медицинской части с обсуждением тактики ведения больных, в том числе о возможности их перевода в учреждения 2-3 уровней. С ГКУЗ Нижегородской области «Нижегородский территориальный центр медицины катастроф» согласовывается возможность использования санитарной авиации.
Для врачей первичного звена и стационара ЦРБ специалистами министерства здравоохранения НО, ФГБОУ ВО «Приволжский исследовательский медицинский университет» Минздрава России (далее – ПИМУ) проводятся вебинары по разным темам, в том числе, по внедрению клинических рекомендаций с определением индивидуальной образовательной траектории врачей на основе выявления пробелов знаний путем тестирования.
Многие врачи ЦРБ используют электронное обучение по программам непрерывного медицинского образования и проходят дистанционные курсы на различных базах (на кафедрах ПИМУ и других образовательных организаций).
Особого внимания заслуживает опыт использования автомобиля диспансеризации – мобильного телемедицинского комплекса (рис. 2).

Рис. 2. Мобильный телемедицинский комплекс – автомобиль диспансеризации
Fig. 2. Mobile telemedicine complex – a medical examination car
Нужно отметить, что передвижные медицинские комплексы успешно внедряются в целом ряде субъектов РФ: Республики Башкортостан, Республике Татарстан, Забайкальском и Пермском крае, Оренбургской, Челябинской и Тюменской областей и др. [14-16].
Мобильный комплекс для диспансеризации, оснащенный телемедицинским оборудованием, за три года сделал 33 плановых выезда (от 9 до 13 выездов в год). Они проводились в населенные пункты, где нет ФАП, или в помощь медицинскому персоналу отдаленных ФАП в проведении диспансеризации населения. Вторая задача выездов – посещение на дому маломобильных пациентов. В общей сложности комплексом выполнено 4980 исследований для 1558 пациентов.
ОБСУЖДЕНИЕ
В процессе выполнения проекта были достигнуты определенные положительные результаты, а также выявлены проблемы при внедрении телемедицинских технологий в первичном звене здравоохранения.
Медицинский эффект состоял в возможности организации профилактических медицинских осмотров и диспансеризации населения отдаленных населенных пунктов с малой численностью населения, в т.ч. старших возрастных групп. За годы реализации проекта охват сельского населения района диспансеризацией возрос более, чем на 20%.
Возможность проведения и оперативной передачи результатов исследований позволила медицинскому персоналу ФАП выявлять заболевания и при консультативной поддержке врачей ЦРБ организовать лечение пациентов без необходимости их повторного выезда в районный центр, а в отдельных случаях с использованием мобильного комплекса – организовать лечение в режиме стационара на дому. В свою очередь, это позволило на 13,5% сократить число выездов скорой медицинской помощи в сельские населенные пункты.
Такой результат объясняется тем, что у хронических больных, особенно старших возрастных групп, получающих лечение на дому, в большинстве случаев медицинские вмешательства при обострении или декомпенсации заболевания могут быть выполнены средним медицинским персоналом при условии назначения их лечащим врачом, у которого пациент ранее был на приеме (консультации).
Социальная эффективность заключается, прежде всего, в возможности медицинской поддержки пациентов при сохранении ими привычного образа жизни. Следует отметить, что пациентам из отдаленных деревень применение ТМТ позволяет избежать физического и психического стресса, связанного с необходимостью поездки в поликлинику ЦРБ, в условиях проблем с дорогами, поиска сопровождающих лиц, транспорта и др., что особенно существенно для больных старших возрастных групп, а также пациентов с ограниченной подвижностью.
Экономическая эффективность, понимаемая как соотношение экономического результата (предотвращенного ущерба) за счет снижения заболеваемости, инвалидности, смертности населения и затрат, понесенных при реализации соответствующих мероприятий по их снижению, в случае применения ТМТ во многом зависит от стоимости оборудования, затрат на сеансы связи и, конечно, от количества применямых телемедицинских технологий [18].
В отношении ФАП с учетом относительно небольшого количества консультаций важно определить оптимальное соотношение стационарных и мобильных телемедицинских комплексов, выбрать их комплектацию и телекоммуникационные средства. Уместно вспомнить принцип разумной достаточности, сформулированный еще на заре эры телемедицины: «…Во многих случаях для решения конкретных задач гораздо проще и дешевле обойтись более традиционными и дешевыми средствами… В каждой конкретной местности нужно решить – применение какой из технологий обойдется дешевле всего для решения той или иной задачи без ущерба для эффективности и качества работы телемедицинской системы» [19].
При расчетах экономической эффективности проводится сравнительный анализ суммарной стоимости оказания медицинской помощи с применением ТМТ и традиционными методами – направлением пациентов в поликлинику ЦРБ, посещением пациентов врачами ЦРБ на дому, вызовами бригад скорой медицинской помощи, госпитализацией в стационар [20].
Необходимо также учитывать, что применение ТМТ за счет своевременной диагностики и раннего начала адекватного лечения позволяют избежать осложнений, которые в противном случае повлекли бы дополнительные затраты на лечение, включая стационарное. Например, только при проведении телеЭКГ во время описываемого проекта было своевременно зарегистрировано и распознано 152 различных острых состояния, что составило 5,24% от всех переданных ЭКГ с ФАП.
Как известно [20], внедрение ТМТ снижает информационную изолированность медицинских работников, что особенно актуально для немногочисленного персонала ФАП (из 17 ФАП района только на двух имеется акушерка, на остальных 15 – только фельдшер). Действительно, если в больницах и поликлиниках любой медицинский работник находится в «медицинской среде», то фельдшер ФАП, годами или десятилетиями работающий в небольшом отдаленном населенном пункте, испытывает дефицит профессионального общения в полной мере.
По данным опросов и обсуждений на производственных совещаниях медицинский персонал ФАП в большинстве своем отмечал положительный эффект от возможности получить консультацию и оказать необходимую помощь в короткие сроки. Фельдшеры проявляли готовность и желание к освоению новой для них медицинской и телекоммуникационной техники, отмечали, что стало интереснее работать, видя результат и свои возросшие возможности.
Наряду с положительными эффектами при практической реализации пилотного проекта были выявлены серьезные проблемы, которые должны быть учтены и по возможности решены при тиражировании полученного опыта. Их можно разделить на технологические, организационные, психологические, нормативные и экономические.
К технологическим относится, прежде всего, низкое качество связи на периферии района, что ограничило использование технологий видеоконференцсвязи, а для ряда ФАП серьезно осложняло и проведение отсроченных телеконсультаций. Необходимыми требованиями к каналу связи, независимо от его физических характеристик, является выполнение двух условий: устойчивое качество связи, достаточное для проведения сеансов видеоконференцсвязи, и выполнение требований законодательства по защите персональных данных пациентов.
Психологические проблемы связаны с необходимостью обучения фельдшеров работе с телемедицинским оборудованием, а также преодолении естественных внутренних барьеров при переходе на новые формы оказании медицинской помощи, что особенно актуально на начальном периоде реализации проектов и в отношении медицинских работников старшего поколения [21].
Организационные вопросы были связаны с определением регламентов взаимодействия ЦРБ с областными медицинскими организациями, сроков консультаций, объема и форм предоставления медицинской информации фельдшерами ФАП.
Правовые проблемы в основном проявлялись в первые годы реализации проекта (2016-2017 гг.) и отчасти были преодолены с выходом пакета нормативных документов, регламентирующих оказание медицинской помощи с применением ТМТ.
Экономические аспекты связаны как с разработкой адекватных тарифов ОМС на оказание телемедицинских услуг, так и с необходимостью разработки системы стимулирования работников, участвующих в оказании услуг на бюджетной основе. Создание системы мотивационных компонентов при вовлечении в деятельность, связанную с применением ТМТ, на наш взгляд, является одним из основных условий, обеспечивающих их успешное внедрение и последующее применение.
Говоря о возможных перспективах развития телемедицины на ФАП, можно определить следующие направления, частично апробированные в ходе пилотного проекта:
- проведение медицинских профилактических осмотров и диспансеризации с применением мобильных комплексов, включая возможность проведения при необходимости телемедицинских консультаций и отдельных дистанционных исследований в режиме реального времени; - проведение инструментальных и лабораторных исследований на ФАП с передачей данных отдаленному специалисту и дистанционным получением заключений;
- пролонгированное дистанционное наблюдение за пациентами после выписки их из стационара лечащими врачами ЦРБ или специализированных отделений медицинских организаций второго и третьего уровней;
- наблюдение и лечение хронических больных на дому с дистанционной консультативной поддержкой;
- развитие дистанционных форм в системе паллиативной медицинской помощи на дому, дистанционного патронажа;
- видеообщение между персоналом ФАП и руководством ЦРБ в формате административных совещаний, рассылка официальных документов, сбор различных отчетных данных в электронном виде.
В перспективе можно предположить дальнейшее развитие цифровых технологий как в медицинской помощи, так и в сфере повышения квалификации медицинских кадров, организации медицинской помощи:
- внедрение пациент-центрированных комплектов оборудования для самостоятельной регистрации и передачи пациентами физиологических данных с контролем на различных уровнях (ФАП, ЦРБ, диагностический консультативный центр, в т.ч. с использованием для автоматизированного анализа систем искусственного интеллекта (ИИ) [11];
- внедрение систем электронного документооборота с поэтапным переходом на электронные формы (выписка рецептов на лекарственные препараты, листков нетрудоспособности, направлений, ведение медицинских карт), подключение ФАП к Единой государственной информационной системы в сфере здравоохранения;
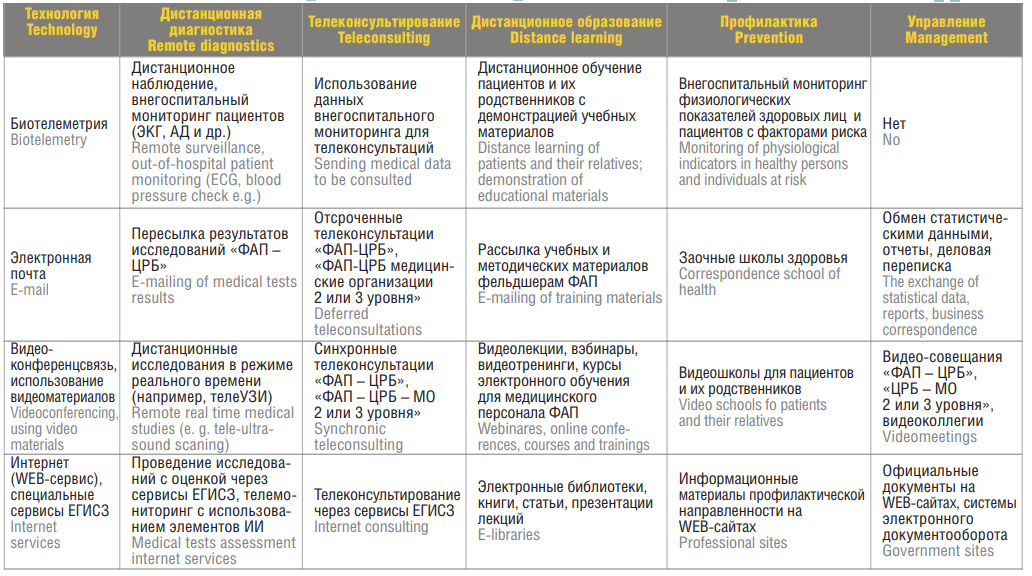
- проведение различных учебных мероприятий для медицинского персонала ЦРБ и ФАП (видеолекций, вебинаров, тренингов, мастер-классов и др.), в т.ч. по программам непрерывного медицинского образования (рис. 3) [22].
Таблица 1. Возможные направления использования телемедицинских технологий в условиях фельдшерско-акушерских пунктах
Table 1. Possible directions of using telemedicine technologies in the conditions of paramedic and midwifery points
Эффективность использования телемедицинских методов на ФАП будет возрастать по мере расширения видов портативного диагностического оборудования, что позволит предоставить врачам-консультантам дополнительную объективную информацию. К таковым относятся регистраторы электрокардиограммы, пневмотахометры, тономет-ры, глюкометры, термометры, различные лабораторные анализаторы и другие. Например, появляются работы о возможности проведения ультразвуковых исследований средним медицинским персоналом с использованием стандартных протоколов исследования и передачей данных врачам для просмотра и заключения [23]. Все это позволит еще более сократить необходимость направления пациентов на консультации, обследование и госпитализацию.
ВЫВОДЫ
- Организация медицинской помощи пациентам в сельской местности медицинским работниками ФАП является актуальной проблемой, особенно в случаях значительной удаленности мест проживания пациентов от ЦРБ, что усугубляется дефицитом кадров врачей в сельском здравоохранении, дефицитом финансирования и дорожно-транспортными проблемами.
- Проведенный анализ результатов пилотного телемедицинского проекта показывает, что предлагаемая система позволяет достигнуть положительного медицинского, социального и экономического эффектов.
- За три года реализации проекта на 17 ФАП и мобильном комплексе было суммарно выполнено 8287 исследований и телеконсультаций.
- В результате внедрения ТМТ было достигнуто сокращение количества госпитализаций, вызовов скорой помощи, посещений пациентов врачами на дому, на 20% возрос охват диспансеризацией населения соответствующих населенных пунктов.
- Применение ТМТ в условиях ФАП характеризуется рядом особенностей, включая неоднородные телекоммуникационные возможности, ограниченный набор медицинского оборудования, различный уровень компьютерной грамотности работников, относительно небольшой объем телемедицинской деятельности на отдельных ФАП.
- В ходе реализации проекта выявлены проблемы технологического, организационного, психологического, нормативного и экономического характера. Наиболее выражена проблема пропускной способности каналов связи на участке «последней мили», т.е. между ФАП и ЦРБ.
- Для полноценной интеграции ФАП в телемедицинские системы регионов целесообразна разработка отдельных регламентирующих и методических документов, определяющих порядок оказания медицинской помощи средним медицинским персоналом с применением ТМТ.
- Важным условием эффективного внедрения ТМТ на уровне ФАП является проведение обучения их медицинского персонала основам телемедицины, что частично может быть проведено дистанционно.
- Стратегия внедрения ТМТ на ФАП должна строиться на основе оснащения стационарными телемедицинскими комплексами крупных и наиболее удаленных (или территориально изолированных) ФАП в сочетании с применением мобильных телемедицинских комплексов («мобильных ФАП»).
- Перспективными направлениями применения ТМТ на ФАП являются их использование при проведении медицинских осмотров и диспансеризации, организации медицинской помощи на дому пациентам с хроническими заболеваниями, патронаже больных при оказании паллиативной медицинской помощи, а также для организации и проведения обучающих и административных видеомероприятий.
ЛИТЕРАТУРА
- Лукошкова А.С., Диваков Д.С., Цыбульский К.К. Телемедицинские технологии как средство повышения эффективности оказания гражданам первичной медико-санитарной помощи. Молодой ученый. 2020;6(296):94-96. [Lukoshkova A. S., Divakov D. S., Tsybulsky K. K. Telemedicine technologies as a means of increasing the efficiency of providing primary health care to citizens. Molodoj uchenyj=Molodoj uchenyj. 2020;6(296):94-96 (In Russian)].
- Паспорт Федерального проекта «Создание единого цифрового контура в здравоохранении на основеединой государственной информационной системы в сфере здравоохранения (ЕГИСЗ)». [Электронный ресурс] URL: https://static3.rosminzdrav.ru/system/attachments/attaches/000/046/712/original/F P_Cifr ovoj_kontur_zdravooxraneniya.pdf?1565344851. (Дата обращения: 10.03.2020), [Passport of the Federal project "Sozdanieedinogo cifrovogo kontura v zdravoohranenii na osnove edinoj gosudarstvennoj informacionnoj sistemy v sfere zdravoohraneniya (EGISZ)". [Electronic resource] URL: https://static3.rosminzdrav.ru/system/attachments/attaches/000/046/712/original/FP_Cifr ovoj_kontur_zdravooxraneniya.pdf?1565344851 (date ofaccess: 10.03.2020) (In Russian)].
- Леванов В.М., Переведенцев О.В., Сергеев Д.В., Никольский А.В. Нормативное обеспечениетелемедицины: 20 лет развития. Журнал телемедицины и электронного здравоохранения. 2017;3(5):160-170. [Levanov V. M., Perevedentsev O. V., Sergeev D. V., Nikolsky A.V. Normativesupport of telemedicine: 20 years of development. Zhurnal telemediciny i elektronnogo zdravoohraneniya. 2017;3(5):160-170 (In Russian)].
- Федеральный закон от 29.07.2017 N 242-ФЗ "О внесении изменений в отдельные законодательные акты Российской Федерации по вопросам применения информационных технологий в сфере охраны здоровья". Российская газета. Федеральный выпуск от 4.08.2017;172(7338). [Federal law of 29.07.2017 N 242-FZ "Оn amendmentsto certain legislativeacts of the Russian Federation on the use of information technologies in the field of health protection". Rossiyskaya gazeta. Federal nyy vypusk. 4.08.2017;172(7338) (In Russian)].
- Приказ Минздравсоцразвития России от 23 марта 2012 г. № 252н «Об утверждении Порядка возложения на фельдшера, акушерку руководителем медицинской организации при организации оказания первичной медико-санитарной помощи и скорой медицинской помощи отдельных функций лечащего врача по непосредственному оказанию медицинской помощи пациенту в период наблюдения за ним и его лечения, в том числе по назначению и применению лекарственных препаратов, включая наркотические лекарственные препараты и психотропные лекарственные препараты». Доступно по: https://base.garant.ru/70170588. Ссылка активна на 4 апреля 2020. [Order of the Ministry of health and social development of the Russian Federation of March 23, 2012 No. 252n "Оn approval of The procedure for assigning to a paramedic, midwife by the head of a medical organization when organizing the provision of primary health care and emergency medical care of certain functions of theattending physician for the direct provision of medicalcareto a patient during observation and treatment, including the prescription and use of medications, including narcotic drugs and psychotropic medications". Available at: https://base.garant.ru/70170588. Accessed: 4 Apr 2020 (In Russian)].
- Тимм Р., Спаренберг А., Бьюболз С., Тимм А. Внедрениесистемы телемониторинга пациентов ссахарным диабетом в сельской местности Бразилии. Журнал телемедицины и электронного здравоохранения 2017;1(3):11-13. [Timm R., Sparenberg A., Bubolz S., Timm A. Introduction of a telemonitoring system for patients with diabetes mellitus in rural Brazil Zhurnal telemediciny i elektronnogo zdravoohraneniya 2017;1(3):11-13] (In Russian).
- Emon TA, Rahman MZ, Jahan I, Prodhan UK. Improving security of the telemedicine system for therural people of Bangladesh. IntJ Adv Comput Sci Appl. 2018;9(1):381-390.
- (20) Kim J, Alanazi H, Daim Т. Prospects for telemedicine adoption: prognostic modeling as exemplified by rural areas of USA Foresight and STI governance 2015;4:32 41.
- WHO (2010) Telemedicine: Opportunities and developments in member states (Report on the second global survey on eHealth Global Observatory for eHealth series, vol. 2), Geneva: World Health Organization.
- Тарлыкова Э. Телемедицина расширяет возможности ФАПов [Электронный ресурс] URL: http://pilna-tribuna.ru/articles/media/2018/12/22/telemeditsinarasshiryaet-vozmozhnosti-fapov (Дата обращения: 06.03.2020). [Tarlykova E. Telemedicine expands the capabilities of FAPs [Electronic resource] URL: http://pilna-tribuna.ru/articles/media/2018/12/22/telemeditsina-rasshiryaet-voz mozhnosti-fapov (accessed: 06.03.2020) (In Russian)].
- Владзимирский А.В. Первичная телемедицинская консультация «пациент-врач»: первая систематизация методологии. Журнал телемедицины и электронного здравоохранения, 2017;2:50-61. [Vladzimirsky A.V. Primary telemedicine consultation "patient-doctor": thefirstsystematization of methodology. Zhurnal telemedicinyielektronnogo zdravoohraneniya. 2017;2:50-61 (In Russian)].
- Шадеркин И.А., Лебедев Г.С., Владзимирский А.В., Лисненко А.А., Рябков И.В., Кожин П.Б. И нформационныетехнологии в организации домашнего стационара для людей с ограниченными возможностями Журнал телемедицины и электронного здравоохранения 2018;3(8):57-63. [Shaderkin I. A., Lebedev G. S., Vladzimirsky A.V., Lisnenko A. A., RyabkovI. V., Kozhin P. B. Information technologiesin the organization of home hospitalsfor people with disabilities. Zhurnal telemediciny i elektronnogo zdravoohraneniya. 2018;3(8):57-63 (In Russian)].
- Таратухин Е.О. Пациент-центрированная медицина: новая реальность. Российский кардиологический журнал. 2016;9(137):79-83. [Taratukhin E. O. Patient-centered medicine: a new reality. Rossijskij kardiologicheskij zhurnal 2016;9 (137):79-83 (In Russian)].
- Зарубина Т.В. Единая государственная информационная система здравоохранения вчера,сегодня, завтра. Сибирский вестник медицинской информатики и информатизации здравоохранения. 2016;1: 6-11. [Zarubina T. V. unified state health information system yesterday, today, and tomorrow. Sibirskij vestnik medicinskoj informatiki i informatizacii zdravoohraneniya 2016;1: 6-11 (In Russian)].
- Калининская А.А., Баянова Н.А., Сулькина Ф.А. Передвижныекомплексы в условиях села. Современные проблемы здравоохранения и медицинской статистики. 2019;1:144-154. [Kalininskaya A. A., Bayanov N. A. Sulkin F. A. Mobile systemsin theconditions of thevillage. Sovremennye problemyzdravoohraneniya i medicinskoj statistiki 2019;1:144-154 (In Russian)].
- Билалов Р.Р., Нурытдинов А.В. Мобильный диагностический комплекскак технология обеспечения медицинской профилактики. Журнал телемедицины и электронного здравоохранения 2017;4:439. [Bilalov R. R., Nurtdinov A. V. Mobile diagnosticcomplextechnologyassupport of medical prevention. Zhurnal telemediciny i elektronnogo zdravoohraneniya 2017;4:439 (In Russian)].
- Приказ Министерства здравоохранения Забайкальского края от 27.03.2019 г. №144/ОД «О пилотном проекте «Телемедицина для ФАПа» [Электронный ресурс] URL: http://docs.cntd.ru/document/561516520 (Дата обращения: 06.03.2020). [Order of the Ministry of health of the TRANS-Baikal territory dated 27.03.2019 No.144/OD "On the pilot project "Telemedicine for FAP" [Electronic resource] URL: http://docs.cntd.ru/document/561516520 (accessed: 06.03.2020) (In Russian)].
- Владзимирский А., Шадеркин И. Пять показателей, чтобы оценить эффективность телемедицинской системы. Здравоохранение. 2017;3:108-110. [Vladzimirsky A., I. Sadikin Five indicators to assess the effectiveness of the telemedicine system, Zdravoohranenie. 2017;3:108-110 (In Russian)].
- McGee R, Tangalos EG. Mayo сlinic proceedings. Mayo foundation for medical education and research. 1994;69(12):1131-1136.
- Леванов В.М. Особенности экономического анализа электронных услуг здравоохранения. Научные ведомости Белгородского государственного университета. Серия: Медицина. Фармация. 2012;22-2 (141):132-135. [Levanov V. M. Features of economic analysis of electronic health services. Nauchnye vedomosti Belgorodskogo gosudarstvennogo universiteta. Seriya: Medicina. Farmaciya. 2012;22-2 (141):132-135 (In Russian)].
- Переведенцев О.В., Орлов О.И. Применение видеоконференцсвязи в телемедицинских мероприятиях реального времени. Москва, 2011. Сер. Вып. 6 Практическая телемедицина / под общ. ред. акад. А. И. Григорьева. 121 с. [Perevedentsev O. V., Orlov O. I. Application of video conferencing in real-time telemedicine events Moscow, 2011. Ser. Vol. 6 Prakticheskaya telemedicina / pod obshch. red. akad. A. I. Grigor eva. 121 s. (In Russian)].
- Никонов А.Ю., Зиновьев С.В., Шахов Е.Б., Леванов В.М., Ильина А.С. Видеолекции в системе непрерывного медицинского образования. Медицинский альманах. 2016;4 (44):28-30. [Nikonov A.Yu., Zinoviev S.V., Shakhov E.B., Levanov V.M., Il ina A.S. Videolectures in the system of continuous medical education. Medicinskij al manah 2016;4 (44):28-30 (In Russian)].
- Сайт EverCare. Мобильный УЗИ: из кабинета врача в домашнюю аптечку [Электронный ресурс] URL: https://evercare.ru/news/mobilnyy-uzi-iz-kabinetavracha-v-domashnyuyu-aptechku (Дата обращения: 10.03.2020). [The Sajt EverCare. Mobile ultrasound: from the doctor s officeto the homefirstaid kit [Electronic resource] URL: https://evercare.ru/news/mobilnyy-uzi-iz-kabineta-vracha-v-domashnyuyu-aptechku (accessed 10.03.2020)].