Дистанционная форма терапии принятия и ответственности для минимизации хронической бессонницы
Сведения об авторах:
Мелехин А.И. – кандидат психологических наук, доцент, клинический психолог высшей квалификационной категории, сомнолог, когнитивно-поведенческий психотерапевт. Гуманитарный институт имени П.А. Столыпина; Москва, Россия; РИНЦ AuthorID 762868
ВВЕДЕНИЕ
За последний год хроническая бессонница является наиболее распространенным расстройством сна среди населения в целом. У людей снижается необходимость дезинвестировать, изъять себя из внешнего мира и позволить себе спать, видеть сны. Этот феномен получил название «забывание как спать». Увеличивается распространенность жалоб на трудности засыпания из-за наличия необоснованного телесного напряжения или потока мыслей, который невозможно остановить; навязчивых ритуалов перед сном (2-4 раза сходить в туалет, выпить из бутылки воду, проверить все замки, окна и приходящую информацию на телефоне); ночных пробуждений («феномен 2-3 часов ночи») с или без приступами тревоги; наличие тревожных сновидений или кошмаров; слишком ранее пробуждение с ощущением не восстанавливающего сна [1, 2]. Увеличилось стремление людей к истощению себя для того, чтобы заснуть (игры, работа, физическая нагрузка), можно услышать, что «пока этого не сделаю не отпущу себя в сон». Растет гипнотическая зависимость (феномен «гонки за сном в течение ночи»), склонность людей использовать различные сочетания препаратов для искусственного погружения себя в сон (например, одновременно феназепам, мелатонин и глицин). Развивается резистентность к препаратам, что толкает людей принимать увеличенные дозировки препаратов и в течение ночи добавлять другие успокоительные препараты [3, 4].
МАТЕРИАЛЫ И МЕТОДЫ
Для написания данной статьи автором были проанализированы публикации по данной теме в Научной электронной библиотеке elibrary.ru, КиберЛенинке, но основной акцент был сделан на зарубежные публикации в Pubmed. Было найдено более 50 публикаций и из них отобраны 23 – 20 зарубежных и 3 отечественных.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Около 30-54% населения сообщают о симптомах бессонницы и около 27% соответствуют диагностическим критериям хронической инсомнии [2]. Несмотря на высокую распространенность инсомнии и других форм нарушений сна (например, изолированного сонного паралича), получают помощь лишь меньшинство лиц, страдающих этим пагубным заболеванием. Показано, что ночные и дневные симптомы бессонницы могут сохраняться и даже усугубляться различными психологическими механизмами и факторами. Наблюдение за ощущениями своего тела в дневное время с тревогой о здоровье может привести к гипермобилизации и поддерживать бессонницу [2].
Недавние данные также указывают на то, что у многих присутствуют:
- тревожные руминации;
- жизнь в режиме «автопилота» с постоянным стремлением к собранности (оператуарная жизнь);
- когнитивное обитание в прошлом или будущем;
- отсутствие контакта с собственными ценностями;
- позиция жертвенности, терпимости, услужливости;
- узкий фильтр восприятия себя;
- игнорирование, отвержение эмоций.
Эти признаки могут быть центральными когнитивно-поведенческими процессами при бессоннице, предсказывающими усиление нарушений сна. В связи с этим психологические вмешательства, направленные на снижение этих процессов полностью оправданы. Одним из наиболее эффективных немедикаментозных методов лечения инсомнии является когнитивно-поведенческая терапия, которая была признана эффективной как в краткосрочной, так и в долгосрочной перспективе, что указывает на средние и большие размеры эффекта на ряд симптомов как в конце лечения, так и в последующем наблюдении на протяжении 6-12 месяцев [3].
Учитывая значительные экономические издержки, высокую стоимость лечения, длинные списки ожидания, географическую изоляцию, отсутствие достаточного количества подготовленных специалистов, ограничения по времени и растущее страдание пациентов из-за хронической инсомнии, важно улучшить доступ к психологическим методам лечения и разработать новые, гибкие и эффективные методы лечения, которые дают возможность преодолеть имеющиеся терапевтические барьеры. Постоянно растущее использование интернета и мобильных устройств создало новые возможности для получения психологической помощи. Мета-анализы, сравнивающие дистанционные формы психотерапии с очными методами лечения инсомнии, показали, что оба метода лечения были одинаково эффективными, с размерами эффекта от 0,02 до 0,09 [1, 5].
Дистанционный когнитивно-поведенческий подход к лечению хронической инсомнии (Telehealth-delivered CBT-I) включает в себя протоколы «первой», «второй» и «третьей» волны (рис. 1) [6].
Показано, что протоколы когнитивно-поведенческой терапии инсомнии «второй», в отличии от «первой» оказались эффективными и приемлемыми для разных групп пациентов (например, беременных женщин, гериатрических пациентов, а также при жизнеугрожающих заболеваниях) [9]. Как правило, данные протоколы состоят из еженедельных сеансов в течение 6-8 недель и включает в себя несколько инструкций по управлению негативными стимулами (например, спать только в спальне, вставать с кровати во время бодрствования примерно на 10-20 минут), инструкции по ограничению сна (например, установить фиксированное время бодрствования и уменьшить возможности сна) и инструкции по гигиене сна (например, не пытайтесь заснуть, избегайте чрезмерного употребления жидкости и алкоголя по вечерам). Из них терапия, контролирующая негативные стимулы, рассматривается как вмешательство «первой линии» [4]. Кроме того, в лечение могут быть включены такие упражнения, как обучение снижению соматического, когнитивного возбуждения, де-катастрофизация, экспозиционная терапия в отношении избегающего, перестраховочное поведение в том числе и зависимости от лекарственных препаратов для улучшения сна. Тем не менее, показатели отсева в ходе данных протоколов составляет около 25-44%, с развитием высокого уровня нарушений сна после лечения в течении года, что предполагает необходимость дальнейшего совершенствования когнитивно-поведенческих подходов к лечению хронической бессонницы [10, 11]. В связи с этим была предложена терапия принятия и ответственности (Acceptance and Commitment Therapy, ACT (рис. 1) как «третья волна» когнитивно-поведенческой терапии, основанная на функциональном контекстуализме, эпистемологической позиции, которая утверждает, что нарушение (например, бессонница) имеет определенную функцию для психического функционирования пациента, контекста его функционирования (финансовый стресс, работа процесса утраты/потери) и системы его ценностных ориентиров [11].
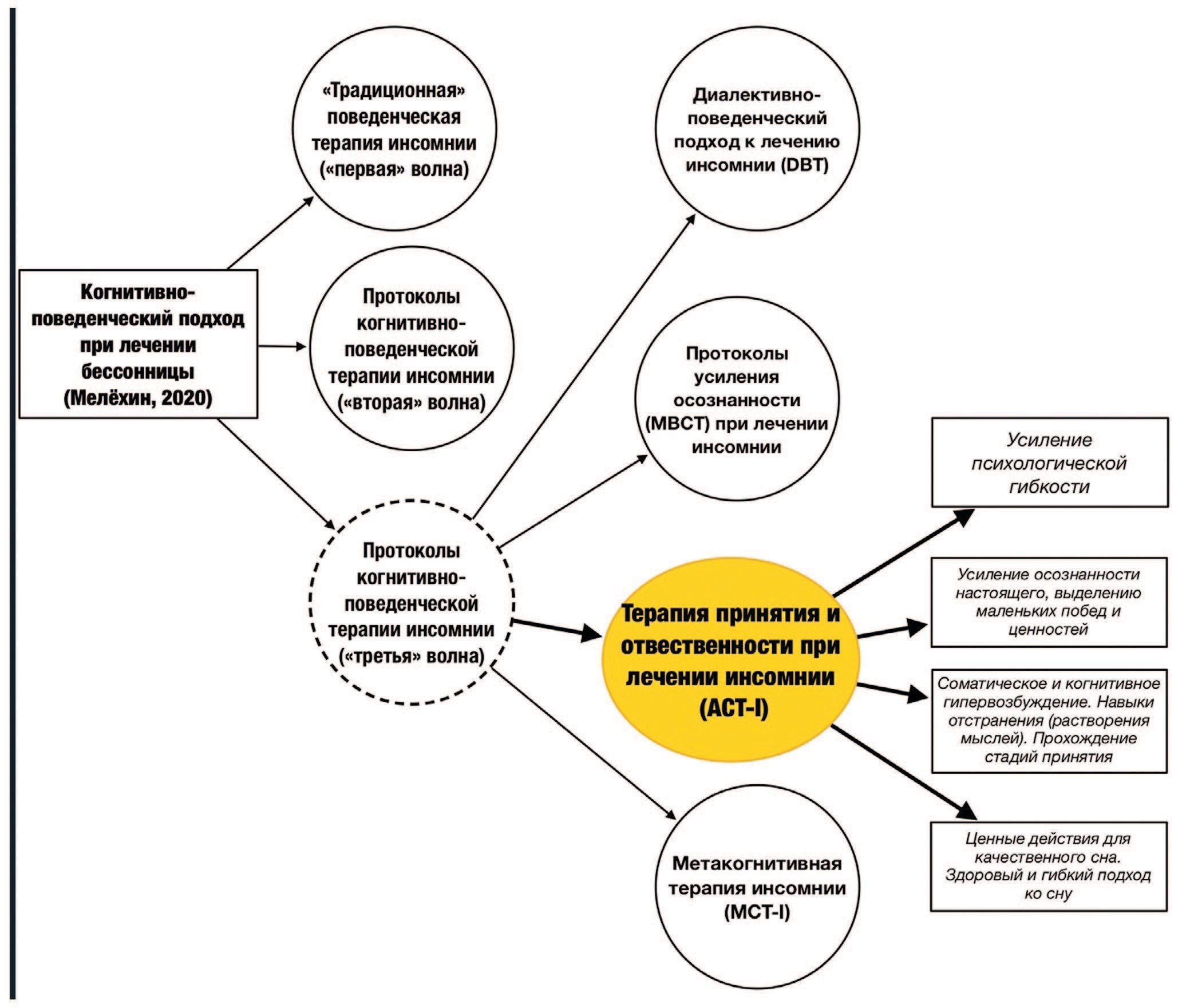
Рис. 1. Специфика когнитивно-поведенческого подхода «первая», «вторая», «третья» волна при лечении хронической инсомнии [3, 7, 8]
Fig. 1. The specifics of the cognitive-behavioral approach of the «first», «second», «third» wave in the treatment of chronic insomnia [3, 7, 8]
Данная форма терапии основана на теории реляционной структуры С. Хейса (Relational Frame Theory, RFT) и включает в себя акцент на стратегии изменения поведения с опорой на принятие и осознание настоящего момента. Может проводиться «очно» и «дистанционно» (ACT-based Internet- delivered treatments, brief telephone-based ACT intervention) направлена на укрепление способности пациента понимать собственные желания и принимать существующие психологические или эмоциональные переживания и жить в соответствии со своими ценностями, тем самым способствуя усилению психологической гибкости в быстро меняющих условиях [6, 11, 12].
С 2017 года было опубликовано около 140 исследований, оказывающих эффективность данной формы терапии. Например, при лечении синдрома хронической тазовой боли, фибромиалгии, синдрома раздраженного кишечника, шуме в ушах, депрессии, социальной тревожности и хронической инсомнии [6, 9, 12-21].
В зарубежной практике активно начинается внедрение трансдиагностического психотерапевтического подхода к сопровождению пациентов с хронической инсомнией (transdiagnostic approach), т. е. интеграция принципов с помощью терапии принятия и ответственности в когнитивно-поведенческие протоколы «второй» волны (рис. 1) [12]. Этот подход особенно полезен для тех пациентов, кто не реагирует на «стандартные» протоколы КПТ-И [22]. Терапия принятия и ответственности может быть полезна для лечения рефрактерной инсомнии, например, за счет повышения готовности пациента отказаться от попыток контролировать сон различными дисфункциональными способами. Напомним, что КПТ-И в основном направлена на минимизацию у пациента дисфункциональных представлений о сне, реструктуризацию сна и угашение перестраховочного поведения. Терапия принятия и ответственности фокусируется на рассмотрение внутренних механизмов инсомнии у пациента, которые поддерживают процесс длительного засыпания, ночные пробуждения, через смягчение чрезмерного усилия, которое усиливает гипервозбуждение.
В связи с этим целью данной статьи является знакомство российских специалистов в области психического здоровья со спецификой применения дистанционной формы терапии принятия и ответственности при лечении хронической инсомнии.
Специфика терапии принятия и ответственности при лечении хронической инсомнии
Цель терапии принятия и ответственности заключается в повышении у пациента психологической гибкости (psychological flexibility skills), изменении ценностных ориентаций, нейтрализации стремления контролировать сон. Это подтверждается наблюдениями о том, что соматическое и когнитивное гипервозбуждение могут быть центральными процессами при бессоннице, предсказывающими усиление нарушений сна [23]. На практике это означает помощь пациенту установить связь с настоящим, а также формировать и сохранять поведение, служащее личным целям. Пациента с инсомнией ориентируют на то, чтобы идентифицировать свои ценности и действовать в своей жизни в соответствии с этими ценностями. Научиться «обезоружить» свои неадатаптивные мысли, связанные со сном в процессе их совершения вместо того, чтобы общаться с ними или пытаться их изменить Пациенту показывается, что тревожные мысли – это не факты, а динамические когнитивные события и когнитивный мусор. Это позволяет сформировать навык отпускать чрезмерный контроль достигать определенного количества сна или уровня дневного функционирования, тем самым снижается связанное со сном когнитивное возбуждение. На рис. 2 мы представили клиническую модель терапии принятия и ответственности, состоящую из шести компонентов: идентификация ценностей; основанные на ценностях действия; усиление осознанности; принцип принятия; когнитивная диффузия и контекстуальный взгляд на себя (например, стремление постоянно «что-то делать», наклеивать на себя негативные ярлыки) [11].
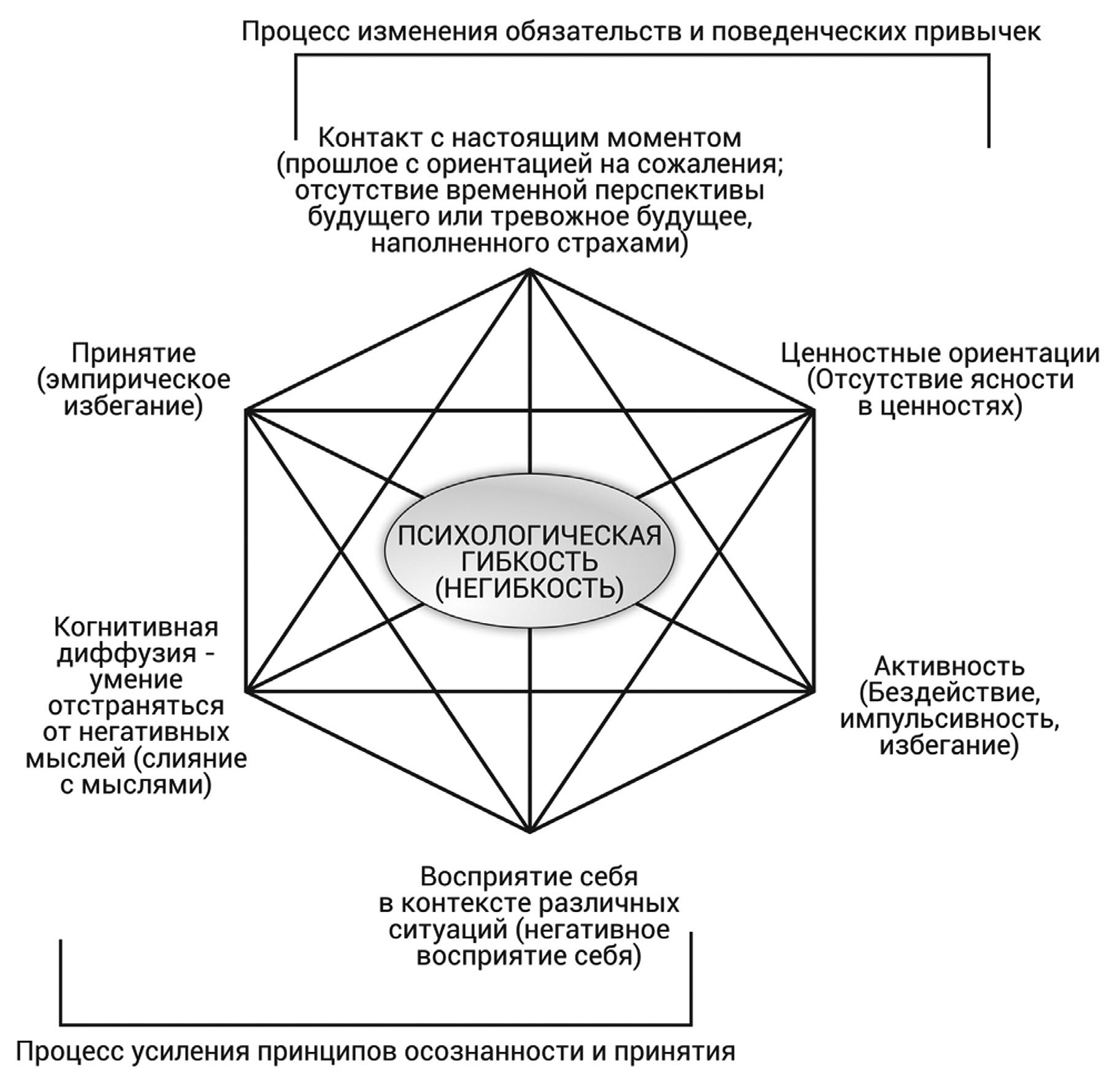
Рис. 2. Модель психологической гибкости в рамках терапии принятия и ответственности [11]
Fig. 2. Model of psychological flexibility in the framework of ACT [11]
Психологическая гибкость достигается за счет развития в ходе терапии шести процессов (рис. 2), которые считаются релевантными для целого ряда психических состояний.
Мишени терапии принятия и ответственности при лечении хронической инсомнии [3]:
- Минимизация эмпирического или выученного избегающего/перестраховочного поведения. Пациенты с бессонницей избегают или пытаются контролировать события, мысли и эмоции, связанные с их качеством сна. Обучение пациента «гибкому принятию», «разрешению» и «готовности» к переменам;
- Минимизация когнитивного слияния с негативными мыслями, когда пациент «зацепляется» за них, живет «в голове», в потоке мыслей. Обучение пациента методу когнитивной диффузии, чтобы помочь научиться отстраняться от потока негативных мыслей;
- Минимизации склонности когнитивного путешествия в прошлом и будущем. Прошлое ассоциируется с депрессивными размышлениями (руминациями). Будущее с тревожными размышлениями. Восстановление сбалансированной временной перспективы прошлого, настоящего и будущего. Обучение навыкам осознанности, чтобы помочь пациенту научиться жить настоящим моментом;
- Минимизация восприятия себя через призму собственных мыслей. Мысли = факты («я подумал и это произойдет»). Обучение техники когнитивной диффузии: восприятие мыслей просто как мыслей.
- Прояснение ценностных ориентаций пациента. Это актуально в связи с тем, что проблемы со сном, это только «маска». Эти проблему могут возникнуть из-за того, что пациент не связан с тем, что действительно для него важно. Усиление ориентироваться на собственные ценности при том или иной поведении, является ключевым навыком в рамках терапии
- Минимизация бездействия, импульсивности, жестокости. Эти проблемы возникают из-за того, что пациент делает слишком мало или не делает достаточно того, что важно для него. Усиление решительных действий, но с опорой на личные ценности.
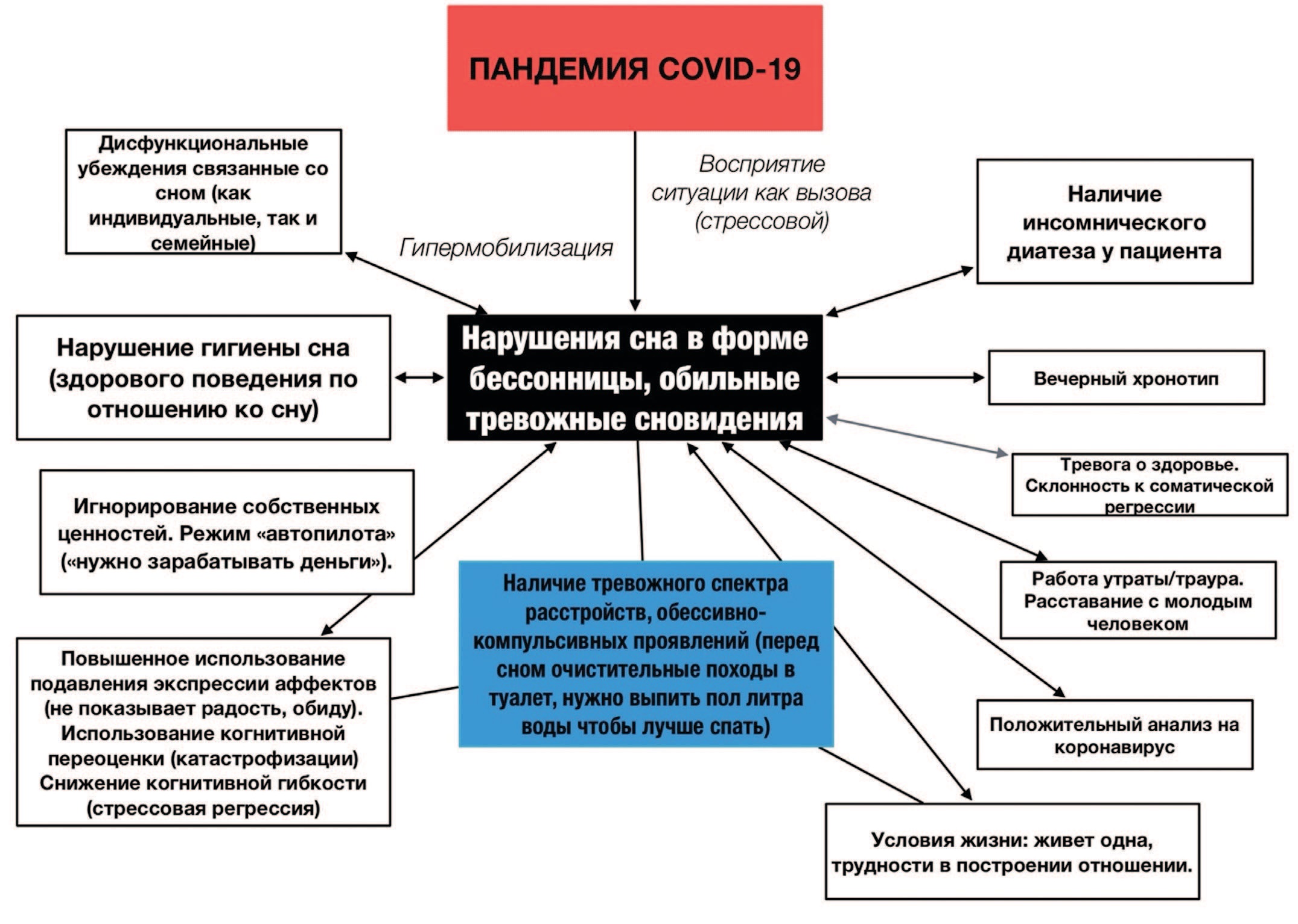
Рис. 3. Пример индивидуальной функциональной модели клинического случая пациентки с хронической инсомнией
Fig. 3. Example of an individual functional model of a clinical case of a patient with chronic insomnia
Дистанционное обследование пациента с хронической инсомнией в рамках терапии принятия и ответственности
В рамках обследования пациентов с хронической инсомнией, которые будут проходить терапию принятия и ответственности помимо «стандартных» шкал, которые присылаются пациенту по электронной почте для оценки удовлетворенности качеством сна, наличии и степени выраженности симптомов депрессии, тревоги, зависимости от снотворных препаратов, дисфункциональных убеждений в отношении сна (табл. 1) делается акцент на наличии и степени выраженности соматического (например, ощущение напряжения в мышцах) и когнитивного (например, прокручивание в голове событий дня: что было бы, если сделал по-другому) возбуждения перед сном с помощью шкалы Pre-Sleep Arousal Scale [3].
Таблица 1. Телемедицинский скрининг психологического состояния пациента с хронической бессонницей
Table 1. Telemedicine screening of the psychological state of a patient with chronic insomnia
| Мишень обследования | Диагностические шкалы |
|---|---|
| Удовлетворенность качеством сна | • Insomnia Severity Index (ISI) • Epworth Sleepiness Scale (ESS) |
| Дисфункциональные убеждения о сне. Искаженное восприятие сна и его времени. | • The Dysfunctional Beliefs and Attitudes about Sleep Scale (DBAS) |
| Зависимость от снотворных препаратов | • Severity of Dependence Scale (SDS) |
| Наличие и степень выраженности соматического, когнитивного возбуждения перед сном | • Pre-Sleep Arousal Scale (PSAS) |
| Наличие и степень выраженности тревожных, депрессивных симптомов и соматизации | • Patient Health Questionnaire-Somatic, Anxiety, and Depressive Symptoms (PHQ-SADS) |
| Психологическая гибкость | • Acceptance and Action Questionnaire (AAQ-II) |
| Когнитивная способность справляться с негативными мысли (тревожными, депрессивными руминациями) | • White Bear Suppression Inventory (WBSI) |
| • Динамика состояния пациента в ходе психотерапии оценивается с помощью шкалы PSAS и AAQ-II каждые 6-7 дней. | |
| • Дневник сна заполняется пациентов за 1 неделю до психотерапии и первые 2 недели психокоррекционной работы. По данным дневника сна оцениваем SOL - задержка начала сна; TIB - время в кровати без сна за ночь; SE - общая эффективность сна (в %). Дозы и количество снотворных препаратов. | |
Из таблицы 1 видно, что оценивается специфика психологической гибкости пациента с помощью шкалы Acceptance and Action Questionnaire (AAQ-II), которая также учитывает наличие эмпирического избегания. По данной шкале часто у пациентов с хронической бессонницей обнаруживается, что болезненные переживания и воспоминания мешают им жить жизнью, которую они бы ценили. Определенные эмоции вызывают проблемы в их жизни. Беспокойство, страхи мешают их благополучию и способности спать. С помощью шкалы White Bear Suppression Inventory оценивается способность пациента к подавлению хронических мыслей (тревожных, депрессивных, навязчивых форм).
Дистанционный автоматизированный протокол терапия принятия и ответственности «Хороший жизненный компас» при лечении хронической инсомнии, депрессии Р. Лаппалиена и соавт.
В рамках данного протокола пациенты очно встречаются со специалистом дважды в начале и в конце психотерапевтического лечения с целью провести клиническое интервью и психологическое обследование, а также оценить динамику лечения [17]. Цель начальной сессии состоит в том, чтобы получить информацию о текущей ситуации, проблемах и соответствующей истории нарушения сна пациента. Наконец, пациент получает краткое руководство по использованию программы под названием «Компас хорошей жизни». После первой очной сессии пациентам отправляется электронное письмо с данными для входа на специально разработанную интернет-платформу, включая имя пользователя и пароль. На основе списка проблем, составленного во время первой встречи, специалист составляет индивидуальную функциональную модель клинического случая (Functional-analytic clinical case model), показывающую в графической форме, как проблемные вопросы были связаны друг с другом.
Модель формулировки индивидуального случая отправляется пациенту. Протокол лечения включает в себя шесть модулей, которые пациент проходит в течение недели. Тема первой недели – это творческая безнадежность (creative hopelessness) и карта ценностей [11]. Если говорить про творческую безнадежность, то в этом случае пациенту показывается, что он экспериментирует с поиском правильных способов управления сном, но они не работают или работают частично. Если мы с вами будем всю жизнь ждать, пока сон стабилизируется, контролировать его и делать на него ставки, то вы проживете всю жизнь в подвешенном состоянии (через призму сна). Вы не можете контролировать сон (так как это естественный процесс), но вы можете жить в соответствии с собственными ценностями («режим отпусти»), жить более полноценно. Каковы издержки от вашего контроля над сном? Представьте если сон всю жизнь у вас так и будет меняться. Как вы бы сегодня жили, если бы знали, что ваш сон будет таким всегда? С чего бы вы начали? [3]. Далее мы знакомим пациента с техникой «жизненный компас» (табл. 2).
Таблица 2. Протокол техники «жизненный компас» (the life compass) [3]
Table 2. Protocol of the «life compass» technique [3]
| Ценности | Важно на данный момент (0-10) | Насколько вы придерживаетесь данных ценностей (0-10) |
|---|---|---|
| Родительство | ||
| Личностный рост | ||
| Досуг | ||
| Духовность | ||
| Здоровье | ||
| Карьера | ||
| Социальная активность | ||
| Семейные отношения | ||
| Интимные отношения | ||
| Социальные отношения |
После заполнения пациентом данного протокола (табл. 2) его просят внимательно посмотреть на то, что он написал. О чем это говорит вам? Что важно в вашей жизни? Чем вы сейчас пренебрегаете?
Вторая неделя была сосредоточена на действиях, основанных на ценностях, третья неделя была нацелена на контакт с настоящим моментом, четвертая неделя была посвящена когнитивной диффузии, темой пятой недели была «Я» как контекст, и, наконец, темой последней недели было принятие того, что при предательстве собственных ценностей и желаний, функционировании в режиме «автопилота», работы процесса утраты/потери, болезненных телесных проявлениях могут наблюдаться нарушения сна. Протокол сопровождается раздаточным материалом в форме текста, изображений, аудиоматериалов для самопомощи. Все общение между специалистом и пациентом – асинхронно. Каждую неделю пациенты работали в программе самостоятельно, и ожидалось, что они завершат каждый модуль в удобное для них время в течение недели. В качестве домашних заданий пациентам было предложено выполнять упражнения, связанные с конкретным модулем. Показано, что данная автоматизированная дистанционная форма терапии принятия и ответственности, является столько же эффективной, как и очное лечение амбулаторных пациентов, сообщающих о симптомах депрессии, бессонницы. Положительная динамика отмечается на протяжении 18 месяцев наблюдения. Средний показатель отсева пациентов в ходе терапии 3-4% [17].
Дистанционный протокол терапии принятия и ответственности для лечения субклинической и клинической бессонницы Р. Лаппалиена и соавт.
Данный протокол представляет собой 6-недельное интернет-вмешательство, которое осуществляется с использованием специально разработанного веб-сайта, который не включет никаких интерактивных элементов [21]. Также может проводиться в формате скайп, zoom консультаций по 60 минут 1 раз в неделю. Не было никакого отслеживания или мониторинга того, действительно ли пациенты выполнили поставленные перед ними задачи. Во время вмешательства не было предложено никакой электронной почты, телефона или какой-либо другой личной поддержки. Вместо этого каждую неделю пациентам отправлялись два автоматических напоминания по электронной почте.
В веб-программе была доступна короткая страница информации (300 слов), включающая 12 инструкций по гигиене сна и поведению: инструкции по гигиене сна (например, вставать в одно и то же время каждого дня), две инструкции по управлению негативными стимулами (например, покидать спальню/кровать во время бодрствования примерно на 10-20 минут; Pigeon & Perlis, 2008) и три инструкции, основанные на действиях (например, обратите внимание на распорядок дня, который может повлиять на ваш сон, и, например, сделайте перерыв и практикуйте осознанные привычки).
Программа вмешательства состояла из 6 модулей (табл. 3). Каждый модуль, который должен был быть пройден пациентом в течение недели, включал текст, практические аудио-упражнения (всего 11) и видеоклипы (всего 6), направленные на повышение навыков внимательности и принятия собственной субъектности, психологической гибкости.
Таблица 3. Структура дистанционного протокола терапии принятия и ответственности для лечения субклинической и клинической бессонницы Р. Лаппалиена и соавт. [21]
Table 3. The structure of the remote protocol of ACT for the treatment of subclinical and clinical insomnia
| Сессия | Описание | Инструментарий |
|---|---|---|
| 1 | Тема недели: Расширьте свой кругозор. Ценности и действия, основанные на ценностях. Определите, что самое важное в вашей жизни и действуйте в соответствии с этим. | 2 видеоклипа: Ценности, Мудрые действия (действия, основанные на ценностях) Аудио: Внимательность к дыханию. |
| 2 | Тема недели: Настоящий момент. Внимательно наблюдайте за своими внутренними и внешними. переживаниями, замечайте движение своего дыхания. Живите настоящим моментом. | Видеоклип: Осознанное дыхание, осознанное слушание, прием пищи. |
| 3 | Тема недели: Когнитивная диффузия Сила мыслей над вами. Определите свои нежелательные мысли и эмоции и научитесь описывать, называть и приветствовать их. | Видеоклип: «Мудрый ум» Аудио: Наблюдение за потоком мыслей, замечать навешивание ярлыков на мысли. |
| 4 | Тема недели: Позиция наблюдателя. Научитесь смотреть на свои мысли и эмоции с позиции наблюдателя («глаза новичка»). | Упражнение «Глаз новичка». |
| 5 | Тема недели: На пути к принятию своей субъектности. Отпустите свою борьбу и научитесь принимать то, как вы функционируете, и что делаете с собой. | Аудио: Техника «Камень на пляже», «Незваный Гость» или «Бомж в двери». |
| 6 | Краткое изложение программы. Составление общей копинг-карточки. Чему вы научились? Планы на будущее. | Аудио: Техника осознанное тело. |
Из таблицы 3 видно, что в первом модуле были представлены действия, основанные на ценностях, приглашающие пациентов переключить свое внимание с борьбы с бессонницей и «монстром сна» на то, что действительно важно для них в жизни, и побуждающие их предпринимать действия и вносить изменения в поведение в соответствии со своими ценностями, желаниями и целями. Вторая неделя была посвящена обучению пациентов навыкам осознанности, способности осознанно наблюдать за своими нежелательными мыслями, чувствами и ощущениями, не запутываясь в них и не осуждая их. Это было сделано, например, путем введения упражнений, таких как осознанное дыхание и прием пищи. Темой третьей недели была когнитивная диффузия, которая относится к способности видеть мысли и чувства такими, какие они есть: просто мысли и эмоции, и создавать дистанцию между ними вместо того, чтобы чрезмерно сливаться с ними или позволять им контролировать себя. Для этой цели были применены такие упражнения, как «Маркировка мыслей» или «Наблюдение глазом за потоком мыслей». Четвертая неделя была посвящена самооценке как контексту, представляя позицию наблюдателя, используя, например, упражнение «Наблюдатель». Наконец, цель пятой недели состояла в том, чтобы развить отношение принятия с помощью ряда упражнений, направленных на то, чтобы пациенты приняли более приемлемое отношение к собственным тревожным мыслям. Последний модуль – это подведение итогов лечения.
Каждую неделю пациентам было поручено выполнить один модуль, основанный на действии, и соответствующие упражнения, прежде чем переходить к следующему модулю на следующей неделе. Им также было рекомендовано заполнять онлайн-дневник сна с девятью вопросами каждый день в течение первой и последней недели лечения. Также было предложено прокомментировать еженедельные задания и полученный от них опыт и написать свои комментарии в пространстве, предоставленном на интернет-платформе.
Данный дистанционный протокол терапии принятия и ответственности улучшал качество сна пациентов и связанные со сном расстройства. Были отмечены значительные улучшения в отношении качества и продолжительности сна (BNSQ), а также связанные со сном дисфункциональные убеждения и установки (DBAS). Кроме того, вмешательство уменьшило симптомы депрессии (BDI) и значительно повлияло на подавление мыслей (WBSI). Показано, что данный протокол оказал значительное влияние на пациентов с хронической инсомнией. В течение 6-месячного наблюдения пациенты, завершившие терапию, продемонстрировали сохранение изменений, вызванных во время вмешательства, включая меры, связанные со сном, депрессию, психологические и физиологические симптомы, удовлетворенность жизнью и подавление мыслей. Средний показатель отсева пациентов в ходе терапии составляет 4-5% [21].
Интегративный дистанционный протокол терапии принятия и ответственности с КПТ-И М. Шапотот и Л. Петер-Дерекса
Данный дистанционный протокол (ACT-enhanced CBT-I, ACT-E-CBT) объединяет проверенные элементы протоколов когнитивно-поведенческой терапии «второй волны» в более широком контексте действий в интересах индивидуальных ценностей, а не только с целью сокращения симптомов бессонницы [6]. В протоколах КПТ-И часто применяются техники «ограничения сна» и «контроль негативных стимулов», чтобы обучить пациента контролировать свой сон и усталость. Однако эти техники могут вызвать у некоторых пациентов беспокойство по поводу работоспособности или усилить навязчивую идею о контроле сна (например, «Я встаю с кровати, чтобы лучше спать, «Мне нужно строго по времени все делать, чтобы спать»).
Предложенный интегративный протокол реализует применение данных техник в более широком контексте действий, служит ценностям пациента (например, «Я встаю с кровати, чтобы подготовиться к поездке в отпуск или получить удовольствие от следующего дня»). Протокол направлен на развитие психологической гибкости, внедряет технологии КПТ-И менее жестко, что увеличивает приверженность к лечению и хорошую ремиссию. Включает техники на усиление осознанности, которые имеют положительное преимущество при лечении инсомнии [7]. В таблице 4 нами описана специфика сессий, которая проводятся в форме видеосвязи с пациентом 1 раз в неделю, длительность 60 минут.
Таблица 4. Специфика интегративного дистанционного протокола терапии принятия и ответственности с КПТ-И [6]
Table 4. The specifics of the integrative remote protocol of ACT with CBT-I [6]
| Сессия | Описание | Примечание |
|---|---|---|
| Проведение дистанционного обследования психического состояния пациента и его удовлетворенности качеством сна. Концептуализация случая нарушения сна. Выявление предрасполагающих, провоцирующих и поддерживающих факторов, влияющих на сон. В рамках психообразования знакомство пациента с метафорой лодки (Boat Metaphor) | ||
| 1 | • Функциональный анализ состояния пациента (ACT Matrix functional analysis). • Знакомство пациента с принципом «творческой безнадежности» в отношении его сна. • Выявление избегающих форм поведения у пациента в форме мониторинга усталости, борьбы за качество сна, совершения действий, идущих в разрез жизненным ценностям пациента. • Знакомство с метафорами «человек в яме» и «две колбы». |
• Домашнее задание: замечать за собой различные формы борьбы за контролем сна и минимизировать их. • Техника осознанное дыхание в кровати (снижение соматического гипервозбуждения). |
| 2 | • Обучение осознанным привычкам в течение дня и перед сном. • Разделение усталости и сонливости. • Гибкое принятие усталости, чтобы научиться распределять ресурсы и не бороться со сном. • Техника ограничения сна и контроля стимулов. |
• Домашнее задание: • Техники ограничение сна, контроль стимулов. • Выявление актуальных ценностей пациента (что им движет каждый день). |
| 3 | • Обучение техникам осознанное тело и телесный барометр дистресса. • Выявление катастрофизации по отношению ко сну (когнитивное гипервозбуждение перед сном). • Ознакомление с принципами: негативные мысли - когнитивный мусор; когнитивное рассеивание (диффузии) в отношении тревожных мыслей. Умение замечать крючки (мысли), и не попадаться на них. |
• Домашнее задание: • В течение дня практиковаться в технике когнитивного рассеивания по отношению к тревожным мыслям («замечать крючки»). • Запись страхов, убеждений в отношении приема лекарств для улучшения сна. |
| 4 | • Обучение технике «листья на реке» для снижения когнитивного гипервозбуждения. • Декондинсация сна пациента. Составление индивидуальной гигиены сна. • Ознакомление с метафорой «машины телепортации», перед пациентом ставиться выбор что делать с мыслями: а) принимать их наличие и понимать, что они когнитивный мусор; б) замечать, что помимо этих мыслей у него еще есть. • Составление поведенческого плана снижения приема снотворных препаратов. Программа снижения (уменьшение дозы на 50% каждые 2-3 недели). • Составление общей копинг-карточки освоенных техник в ходе терапии для улучшения качества сна. |
• Домашнее задание: • Поведенческие рекомендации по снижению приема снотворных/успокаивающих препаратов для контроля сна. • Техники для снижения соматического и когнитивного гипервозбуждения. • Метафора «Машины телепортации» при появлении тревожных мыслей в отношении сна. |
| Бустерная сессия через две недели после лечения. | • Проведение по динамике лечения дистанционного обследования психического состояния пациента и его удовлетворенности качеством сна; • Разбор трудностей; • Составление противрецидивного плана. • Разбор трудностей; • Составление противрецидивного плана. |
|
| Бустерные сессии проводятся через 1, 3 и 6 месяцев. | ||
Показано, что данный протокол (табл. 4) снижает симптомы бессонницы, снижает использование гипнотиков (бензодиазепинов) и повышает удовлетворенность качеством жизни. В большинстве случаев не требовалось применять технику ограничения сна, и только в половине случаев применялась техника контроля негативных стимулов. Это говорит о том, что некоторые компоненты КПТ-И могут не потребоваться для психотерапевтического лечения хронической бессонницы. Положительная динамика лечения наблюдалась на протяжении 6 месяцев [6].
Гибридный протокол КПТ-И и терапия принятия и ответственно для лечения бессонницы при хроническом болевом синдроме
Протокол предложенный Ошер Марголис (hybrid CBT-I/ACT) включает в себя 6 сессий, 1 раз в неделю, 60 минут [19]. Компоненты КПТ-И включают в себя составление индивидуальной для пациентов гигиены сна, обучение техникам контроля негативных стимулов и ограничение сна (при необходимости на основе дневника сна). Компоненты терапии принятия и ответственности включают когнитивную диффузию, «Я как контекст», осознание настоящего момента, усиление осознанных привычек и ценностно-ориентированной поведенческой активации. Показано, что применение данного протокола снижает симптомы бессонницы (ISI), улучшает эффективность сна, снижает катастрофизацию боли (PCS), развивает гибкое восприятие боли (CPAQ), убирает тревожные симптомы (GAD-7). Таким образом включение терапии принятия и осознанности в протоколы КПТ демонстрирует преимущества для оптимизации симптомов и улучшения качества жизни пациента [19].
ВЫВОДЫ
- Дистанционный когнитивно-поведенческий подход к лечению хронической инсомнии по сей день часто основывается на протоколах «второй» волны. Показатели отсева в ходе данных протоколов составляют около 25-44%, с развитием высокого уровня нарушений сна после лечения в течение года, и увеличением рисков развития тревожных и депрессивных состояний, злоупотреблением снотворными препаратами.
- Терапия принятия и ответственности как «третья волна» когнитивно-поведенческой терапии, основанная на функциональном контекстуализме, эпистемологической позиции, которая утверждает, что нарушение (например, бессонница) имеет определенную функцию для психического функционирования пациента, в контексте его функционирования (финансовый стресс, работа процесса утраты/потери) и системы его ценностных ориентиров. Делает акцент на шести компонентах функционирования пациента: идентификация ценностей; основанные на ценностях действия; усиление осознанности; принцип принятия; когнитивная диффузия и контекстуальный взгляд на себя.
- В России требуется внедрение трансдиагностического контекстуального психотерапевтического подхода к сопровождению пациентов с хронической инсомнией, т. е. интеграция принципов терапии принятия и ответственности в когнитивно-поведенческие протоколы «второй» волны». Этот подход особенно полезен для тех пациентов, кто не реагирует на «стандартные» протоколы КПТ-И.
- В рамках обследования пациентов с хронической инсомнией, которые будут проходить терапию принятия и ответственности помимо «стандартных» психологических шкал следует делать акцент на наличие и степень выраженности соматического и когнитивного возбуждения. Специфику психологической гибкости и способность пациента к подавлению хронических мыслей.
- Имеющиеся дистанционные протоколы терапии принятия и ответственности для лечения хронической инсомнии в структуре депрессии и болевого синдрома показывают эффективность в улучшении в отношении качества и продолжительности сна, а также связанных со сном дисфункциональных убеждений, установок. Кроме того, терапия уменьшает симптомы депрессии и значительно влияет на подавление мыслей.
- Интегративный дистанционный протокол терапии принятия и ответственности с КПТ-И увеличивает приверженность к лечению, хорошую ремиссию, снижает риски злоупотребления снотворными препаратами. Снижает симптомы бессонницы и улучшает качество жизни пациента
ЛИТЕРАТУРА
- Cheng P., Casement M.D., Kalmbach D.A., Castelan A.C., Drake C.L. Digital cognitive behavioral therapy for insomnia promotes later health resilience during the coronavirus disease 19 (COVID-19) pandemic. Sleep 2021 Apr 9;44(4):258. https://doi.org/10.1093/sleep/zsaa258.
- Morin C.M., Carrier J. The acute effects of the COVID-19 pandemic on insomnia and psychological symptoms. Sleep Med 2021 Jan(77):346-347. https://doi.org/10.1016/j.sleep.2020.06.005.
- Мелехин А.И. Когнитивно-поведенческая психотерапия расстройств сна. Практическое руководство. Москва, ГЭОТАР-Медиа. 2020;496 с. [Melehin A.I. Cognitive-behavioral psychotherapy of sleep disorders. A practical guide. Moscow, GEOTAR-Media. 2020;496 s. (In Russian)].
- Blanken T.F., Jansson-Frоjmark M., Sunnhed R. & Lancee J. Symptomspecific effects of cognitive therapy and behavior therapy for insomnia: A network intervention analysis. Journal of Consulting and Clinical Psychology 2021;89(4):364–370. https://doi.org/10.1037/ccp0000625.
- Hesser H., Gustafsson T., Lundеn C., Henrikson O., Fattahi K., Johnsson E., Westin V.Z., Carlbring P., Mаki-Torkko E., Kaldo V. & Andersson G. A randomized controlled trial of internet-delivered cognitive behavior therapy and acceptance and commitment therapy in the treatment of tinnitus. Journal of Consulting & Clinical Psychology 2012;80(4):649–661.
- Chapoutot M., Peter-Derex L., Schoendorff B., Faivre T., Bastuji H., Putois B. Telehealth-delivered CBT-I programme enhanced by acceptance and commitment therapy for insomnia and hypnotic dependence: A pilot randomized controlled trial. J Sleep Res 2021;30(1). https://doi.org/10.1111/jsr.13199.
- Мелехин А.И. Специфика применения когнитивно-поведенческой психотерапии третьей волны при лечении хронической бессонницы. Личность в меняющемся мире: здоровье, адаптация, развитие 2018;6(2):19-31. [Melehin A.I. Specificity of the use of cognitive-behavioral psychotherapy of the third wave in the treatment of chronic insomnia. Personality in a changing world: health, adaptation, development 2018;6(2):19- 31. (In Russian)].
- Мелехин А.И. Применение метакогнитивной психотерапии в лечении хронической бессонницы. Психотерапия и психосоциальная работа в психиатрии. Выпуск V. Под ред. О.В. Лиманкина, С.М. Бабина. 24 линия СПб 2018;186–187. [Melehin A.I. The use of metacognitive psychotherapy in the treatment of chronic insomnia. Psychotherapy and psychosocial work in psychiatry. Issue V. Ed. O.V. Limankina, S.M. Babina. 24 line SPb 2018;186-187. (In Russian)].
- Salari N., Khazaie H., Hosseinian-Far A., Khaledi-Paveh B., Ghasemi H., Mohammadi M., Shohaimi S. The effect of acceptance and commitment therapy on insomnia and sleep quality: A systematic review. BMC Neurol 2020 13;20(1):300. https://doi.org/10.1186/s12883-020-01883-1.
- Harvey A.G., Tang N.K. Cognitive behaviour therapy for primary insomnia: can we rest yet? Sleep Med Rev 20037(3):237-62. https://doi.org/10.1053/smrv.2002.0266.
- Hayes S.C., Luoma J.B., Bond F.W., Masuda, A. & Lillis J. Acceptance and Commitment Therapy: model, processes and outcomes. Behaviour Research and Therapy 2006;44(1):1-25.
- Thompson E. Internet-Based Acceptance and Commitment Therapy: A Transdiagnostic Systematic Review and Meta-Analysis for Mental Health. Behavior Therapy Volume 52(2):492-507.
- Trompetter H.R., Bohlmeijer E.T., Veehof M.M., Schreurs K.M. Internetbased guided self-help intervention for chronic pain based on Acceptance and Commitment Therapy: a randomized controlled trial. J Behav Med 2015 Feb;38(1):66-80. https://doi.org/10.1007/s10865-014-9579-0.
- Ljоttson B., Atterlоf E., Lagerlоf M., Andersson E., Jernelоv S., Hedman E., Kemani M. & Wicksell R. Internet-delivered acceptance and values-based exposure treatment for fibromyalgia: A pilot study. Cognitive Behavior Therapy 2014(43):93-104.
- Mirsharifa S.M., Mirzaian B. & Dousti Y. The Efficacy of Acceptance and Commitment Therapy (ACT) Matrix on Depression and Psychological Capital of the Patients with Irritable Bowel Syndrome. Macedonian journal of medical sciences 2019;7(3):421-427. https://doi.org/10.3889/oamjms.2019.076.
- Hesser H., Gustafsson T., Lundеn C., Henrikson O., Fattahi K., Johnsson E., Westin V.Z., Carlbring P., Mаki-Torkko E., Kaldo V. & Andersson G. A randomized controlled trial of internet-delivered cognitive behavior therapy and acceptance and commitment therapy in the treatment of tinnitus. Journal of Consulting & Clinical Psychology 2012;80(4):649–661.
- Lappalainen P., Granlund A., Siltanen S., Ahonen S., Vitikainen M., Tolvanen A., Lappalainen R. ACT Internet-based vs face-to-face? A randomized controlled trial of two ways to deliver Acceptance and Commitment Therapy for depressive symptoms: an 18-month follow-up. Behav Res Ther 2014 Oct;61:43-54. https://doi.org/10.1016/j.brat.2014.07.006.
- Zakiei A., Khazaie H., Rostampour M., Lemola S., Esmaeili M., Dursteler K., Bruhl A.B., Sadeghi-Bahmani D. & Brand S. Acceptance and Commitment Therapy (ACT) Improves Sleep Quality, Experiential Avoidance, and Emotion Regulation in Individuals with Insomnia-Results from a Randomized Interventional Study. Life (Basel, Switzerland) 2021;11(2):133. https://doi.org/10.3390/life11020133.
- Ochsner S. Margolies. Hybrid Cognitive Behavior Therapy for Insomnia (CBT-I) and Acceptance and Commitment Therapy (ACT) Group Treatment Model for Insomnia and Chronic Pain 2020 Sleep 43(1):202–A203.
- El Rafihi-Ferreira R., Morin C.M., Toscanini A.C., Lotufo Neto F., Brasil I.S., Gallinaro J.G., Borges D.S., Conway S.G., Hasan R. Acceptance and commitment therapy-based behavioral intervention for insomnia: a pilot randomized controlled trial. Braz J Psychiatry 2020 18;S1516-44462020005041201. https://doi.org/10.1590/1516-4446-2020-0947.
- Lappalainen P., Langrial S., Oinas-Kukkonen H., Muotka J., & Lappalainen R. ACT for sleep – Internet-delivered self-help ACT for sub-clinical and clinical insomnia: A randomized controlled trial. Journal of Contextual Behavioral Science 2019(12):119-127. https://doi.org/10.1016/j.jcbs.2019.04.001.
- Dalrymple K.L., Fiorentino L., Politi M.C. & Posner D. Incorporating Principles from Acceptance and Commitment Therapy for Insomnia: A Case Example. Journal of Contemporary Psychotherapy 2010(40):209-217.
- McGowan S.K., Behar E. & Luhmann M. Examining the Relationship Between Worry and Sleep: A Daily Process Approach. Behavior Therapy 2016;47(4):460-473.